Activité cardiaque et pression artérielle - Ts
Classe:
Terminale
D. Manifestation de l'activité
a) Chez la grenouille
$\blacktriangleright\ $Montage expérimental
L'activité cardiaque est enregistrée a l'aide d'un appareil appelé : CARDIOGRAPHE qui se compose d'un levier mobile autour d'un axe et terminer par un stylet qui vient effleurer un cylindre enregistreuse entoure d'un papier enfumée et anime de mouvement de rotation. Un deuxième stylet enregistre le temps. Le cardiographe amplifie les battements cardiaques et l'enregistrement obtenu s'appelle cardiogramme.
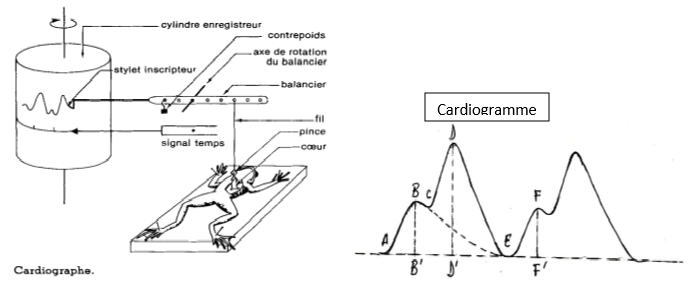
$\blacktriangleright\ $Analyse d'un cardiogramme normal
Un cardiogramme normal présente deux courbes successives d'amplitude différentes. La première courbe correspondant à l'activité des oreillettes comprend :
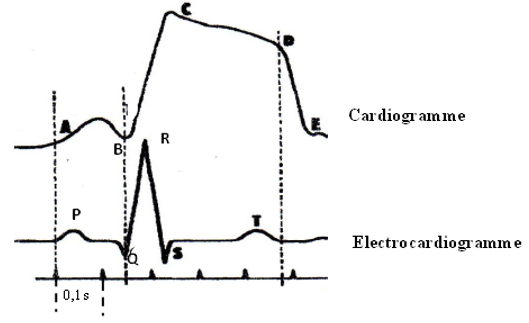
$-\ $Une portion ascendante $AB$, qui représente la systole auriculaire d'amplitude $BB'$ sa durée correspond au segment $AB'.$
$-\ $Une portion descendant $BC$, qui représente le début de la diastole auriculaire. La durée de cette diastole correspond au segment $B'E$ : on constate que les oreillettes se reposent plus qu'elles ne travaillent.
La courbe $CDE$ correspond au fonctionnement du ventricule et comprend :
$-\ $Une portion ascendante $CD$ qui représente la systole ventriculaire d'amplitude $DD$, sa durée $CD'$ est plus grande que celle de la systole auriculaire.
$-\ $Une portion $DE$ qui correspond à la diastole, sa durée $D'F$ : on voit que le ventricule se repose plus qu'il ne travail. Ce qui explique son infatigabilité. L'ensemble $ABCDE$ est appelé : cycle cardiaque ou révolution cardiaque
b) Chez l'homme
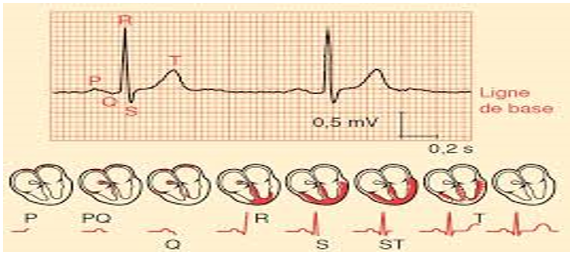
L'enregistrement se fait de façon indirecte. On l'appelle l'électrocardiographie. Cette méthode est basée du fait que le fonctionnement du myocarde s'accompagne comme celui de tous les muscles de phénomènes électriques de dépolarisation avec de $PA$ qui se propage dans tous le corps. Il est donc possible d'enregistrer les phénomènes électriques du cœur en plaçant des électrodes sur la peau. L'électrocardiogramme correspond à la trace obtenue. Il présente $5$ phases conventionnellement désignes par les lettres $P$, $Q$, $R$, $S$, $T$ : l'onde $P$ déclenche la systole auriculaire suivie d'une plus grande nommée $Q$, $R$, $S$ responsable de la systole ventriculaire. En fin on observe une légère déviation appelée : repolarisation $T$
c) Effet des excitations électriques sur le cœur de grenouille
$\blacktriangleright\ $Effet des excitations sur le ventricule
$-\ $Une excitation sur le ventricule pendant la systole ne produit aucun effet. Le cœur possède donc une période réfractaire qui correspond à la durée d'une systole.
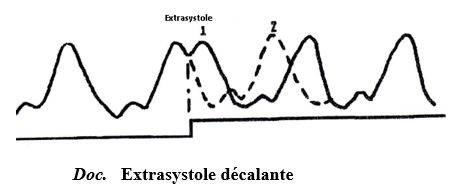
$-\ $Une excitation du ventricule pendent la diastole provoque une réponse immédiate appelle extrasystole ; celle-ci est suivit d'un repos long appelé repos compensateur. La durée est-t-elle que la systole suivante arrive au moment précis où elle se serait produite normalement sans excitation
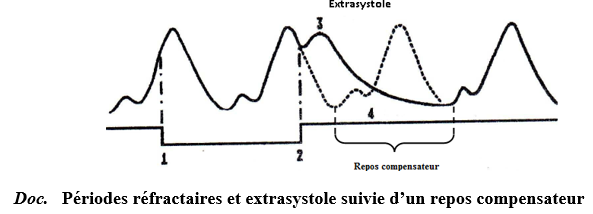
$\blacktriangleright\ $Effet des excitations sur le sinus veineux
Des excitations du sinus provoquent des extrasystoles pendant la diastole. Mais ces extrasystoles ne se sont pas suivies de repos compensateur. Ainsi il y'a un décalage entre les réponses : ce sont des extrasystoles décalantes.
N.B :
Des excitations répètes du cœur entrainent toujours des extrasystoles ; le cœur ne se tétanise pas (pas de sommation) au contraire sont au muscle squelettique
E. La structure du myocarde
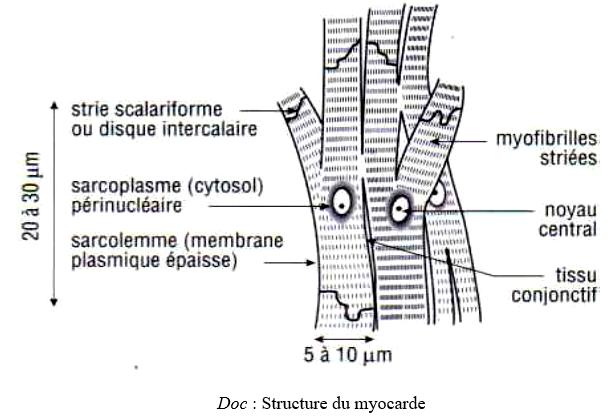
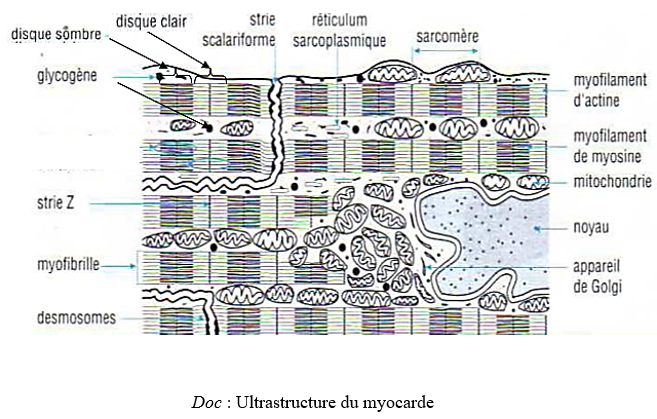
Dans une préparation microscopique de myocarde, on observe un réseau fibreux pouvant se décomposer en éléments ayant chacun la forme d'un $i$ grec(y) et paressant se réunir au niveau des stries scalariformes. Dans les mailles du réseau, on trouve un tissu conjonctif et fibres nerveuses. Les cellules musculaires cardiaques se distinguent de celles des muscles squelettiques par plusieurs caractères :
$-\ $une répartition différente du sarcoplasme
$-\ $un noyau central unique
$-\ $la présence de stries scalariforme permettant un contact étroit entre deux cellules successives.
B. La pression artérielle
1. Notion de pression artérielle
La pression artérielle ou tension artérielle est la force exercée par le sang sur la paroi des artères. En d'autres termes, c'est la force motrice qui fait circuler le sang. Elle s'exprime en $CmHg$ ou en $mmHg$ et peut être mesure de façon directe ou indirecte.
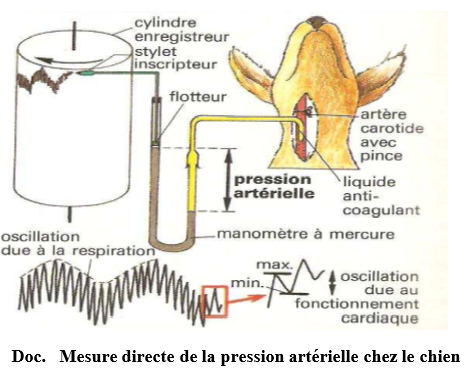
Mesure de directe avec le MANOMETRE DE LUDWING
Elle se fait à l'aide d'un manomètre à mercure muni d'une sonde manométrique introduite par cathétérisme dans une artère. Un stylet inscripteur relié à une tige métallique introduit dans le manomètre permet d'inscrire les variations de la pression artérielle sur le cylindre enregistreur. L'utilisation initiale de manomètre à mercure a conduit à exprimer la valeur de la pression artérielle en cm de mercure $(cm\ Hg)$ ou en $mm$ de mercure $(mm\ Hg).$ Des résultats de mesure ont montré que la pression artérielle varie avec le moment du cycle cardiaque :
$-\ $elle est maximale lors de la systole, c'est la pression systolique ou pression artérielle maximale $(PM)$
$-\ $elle est minimale lors de la diastole, c'est la pression diastolique ou pression artérielle minimale $(Pm).$
Mesure indirecte avec le TENSIONMETRE
Elle consiste à comprimer l'artère du bras avec un brassard gonflable pour bloquer la circulation du sang puis à décomprimer petit à petit. Lorsqu'on perçoit un bruit au stéthoscope, on note la valeur indiquer par le manomètre c'est la pression maximale $(PM).$ En continuant à décompresser on n'entend plus de bruit, la valeur est indiquée par le manomètre c'est la pression minimale $(Pm).$
N.B :
La pression artérielle doit être maintenue entre certaines limites moyennes $(12/8\ CmHg$ pour un adulte jeune$).$ Mais il existe des cas pathologiques qui maintiennent en permanence les valeurs de la $PA$ en dessous ou au-delà des valeurs de consignes. Il s'agit respectivement de l'hypotension et de l'hypertension.
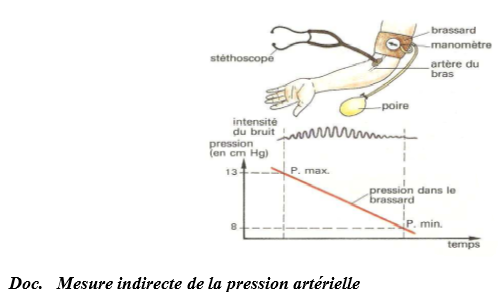
1. On gonfle le brassard à une pression supérieur
à la pression artérielle maximale ; la compression
de l'artère bloquant le passage du sang, aucun bruit
n'est perçu à l'aide du stéthoscope.
2. On décompresse peu à peu l'artère en dégonflant
le brassard ; dès que la pression sanguine devient
supérieur à la pression exercée par le brassard, le
sang passe à nouveau et un bruit sourd et intermittent
est entendu au stéthoscope. La pression donnée alors
par le manomètre correspond à la pression maximale
ou pression systolique.
3. En continuant de dégonfler le brassard, le sang
s'écoule de manière pulsatile ; le bruit perçu est
intense et vibrant. Lorsque la pression exercée par
lebrassard devient inférieure à la pression minimale,
l'écoulement du sang est silencieux. La valeur relevée
sur le manomètre au moment de la disparition du bruit
correspond à la pression minimale ou pression diastolique.
F. Cours de variation de la pression artérielle
Le débit cardiaque
Le débit cardiaque $(DC)$ c'est à dire le volume de sang injectée dans l'aorte en une minute est le produit de la fréquence cardiaque $(FC)$ par le volume de sang injectée au cours de la systole ventriculaire $(Vs).$
$$DC=l/mn\ ;\ FC=bat/mn\ ;\ Vs=l/bat.\quad DC=FC\times Vs.$$
La fréquence et le volume d'éjection systolique influencent directement la pression artérielle, ainsi tout facteur qui augmente leurs valeurs tant à élever la pression artérielle.
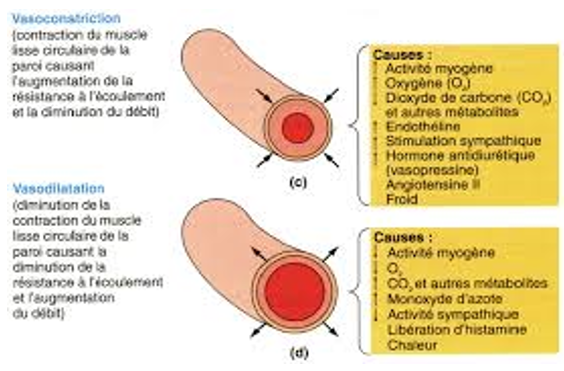
La vasomotricité
C'est la variation du calibre des vaisseaux sanguins consécutif à la contraction (Vasoconstriction) ou au relâchement (Vasodilatation) des fibres musculaires de leurs parois. Toute variation de la vasomotricité entraine une variation du rythme cardiaque et de la $PA$
La volémie
C'est le volume de sang dans l'organisme. Si le volume de sang diminue (hémorragie) ou augmente (perfusion) on a respectivement une diminution et une augmentation de la pression artérielle.
Autres facteurs de variation
$-\ $L'effort physique interne augmente le $RC$ et la $PA$
$-\ $Quand on passe de la position couchée à la position debout la $PA$ augmente.
$-\ $Un excès de sel, un stress, une grossesse augmentent également la $PA$
$-\ $Le jeune diminue la $PA$
N.B :
Malgré les actions de tous ses facteurs la $PA$ et $RC$ sont constants donc sont régulées.
G. Régulation de la $PA$ et du $RC$
Il existe deux mécanismes de régulation de la pression artérielle : un mécanisme nerveux, un mécanisme hormonal et un mécanisme neuro-hormonale. Cependant cette régulation se fait de façon hiérarchisée. Toute modification de la pression artérielle est d'abord corrigée par le mécanisme nerveux, quand celui-ci devient inefficace intervient alors le mécanisme hormonal. Quelque la nature de la régulation différents éléments, que des expériences permettent de distinguer, unissent leur action pour une régulation de la variation de la pression.
Expérience
$-\ $Chez l'animale, la stimulation électrique du bulbe rachidien entraine une diminution du $RC$ (bradycardie) et une hypotension. La destruction du bulbe rachidien entraine une augmentation du $PA$ (tachycardie).
$-\ $La stimulation de la moelle épinière entraine une tachycardie, une hypertension et une vasoconstriction. La lésion de la moelle épinière entraine une bradycardie et une chute de la $PA.$
Conclusion
$-\ $Les $1^{ères}$ expériences nous montrent que le bulbe rachidien contient un centre cardio-modérateur et hypotenseur.
$-\ $Les $2nd$ prouvent que la moelle épinière renferme une zone cardio-accélératrice et vasoconstrictrice.
2. Les nerfs moteurs du cœur
Ils appartiennent à deux catégories :
$-\ $Les fibres parasympathiques qui ont leurs péricaryons dans le bulbe.
$-\ $Les fibres orthosympathiques qui ont leurs péricaryons dans la moelle épinière et qui font un relais sympathique dans la chaine ganglionnaire avant d’aboutir au cœur et aux vaisseaux sanguins.
$\blacktriangleright\ $Mise en évidence du rôle de fibres motrices
$\bullet\ $Le nerf $X$ est un conducteur cardio-modérateur et centrifuge
$\bullet\ $Les nerfs orthosympathiques sont des conducteurs cardio-accélérateur et centrifuges.
N.B :
L'excitation du nerf $X$ le cœur arrête en diastole puis reprend à battre quelque temps avec un rythme lent : c'est le phénomène d'échappement. Les nerfs sensitifs cardio-vasculaires
Expérience
$\bullet\ $La section du nerf de Herring et de cyon entraine une tachycardie
$\bullet\ $La stimulation des bouts centraux provoque une bradycardie par contre celle des bouts périphériques est sans effet.
Conclusion
Les nerfs de Herring et de cyon exercent une action modératrice sur le cœur : ce sont les nerfs dépresseurs. Les nerfs sont des conducteurs centripètes.
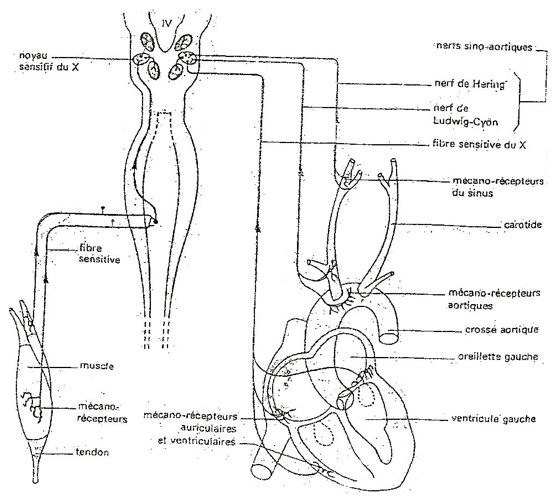
$\blacktriangleright $Les récepteurs
$\bullet\ $Notion de barorécepteurs
L'injection d'un liquide physiologique au niveau du sinus carotidien isole grâce a des ligatures entraine une hypertension au niveau du sinus, une bradycardie puis finalement une hypotension dans le système circulatoire. Donc, le sinus carotidien renferme des récepteurs sensibles à toute variation de la $PA$ : ce sont des barorécepteurs. L'hypertension au niveau du sinus est corrigée par une bradycardie.
Remarque
Dans l'oreillette droite on trouve des volorécepteurs qui sont sensibles à la variation volémie.
$\bullet\ $Notion de chémorécepteurs
Il existe également des récepteurs sensibles à la variation de la composition chimique du sang au niveau du sinus carotidien et du cross aortique : ce sont des chémorécepteurs. Lors d'un effort physique le $CO_{2}$ dissous dans le sang et les métabolites acide excitent les chémorécepteurs ce qui déclenche une tachycardie.
H. Régulation nerveuse de la $PA$
Lorsque la $PA$ s'écarte de la normale, la régulation se fait par un mécanisme reflexe.
$\bigstar\ $Correction de l'hypertension
En cas d'hypertension la fréquence des potentiels d'action augmente au niveau des barorécepteurs ; ce qui stimule le centre cardio-modérateur. Ce dernier envoi des messages nerveux par le nerf X pour ralentir le rythme cardiaque (bradycardie) ; dans le même temps, les influx afférents inhibent le centre cardio-accélérateur et vasomoteur provoquant une vasodilatation puis une hypotension.
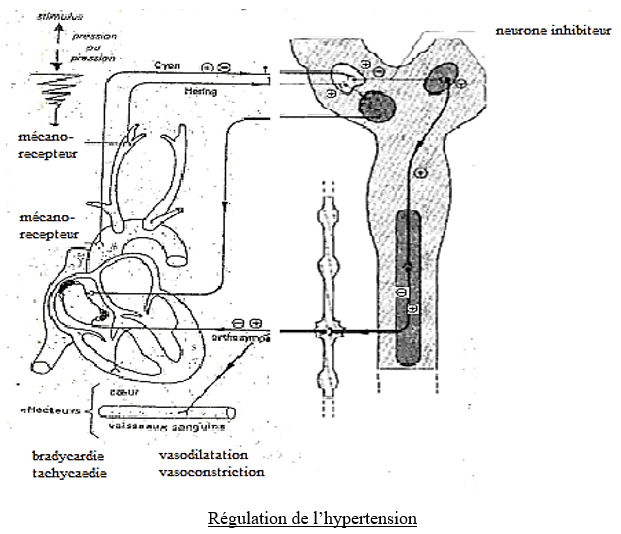
$\bigstar\ $Correction de l'hypotension
En cas d'hypotension, les barorécepteurs étant moins stimulées, la fréquence des potentiels d'actions s'abaisse, l'activité du centre cardio-modérateur s'affaiblit ce qui suffit à déclencher une tachycardie, en même temps le levé de l'inhibition du centre cardio-accélérateur et vasomoteur continuant à assurer une augmentation du rythme cardiaque, une vasoconstriction, une hypertension.
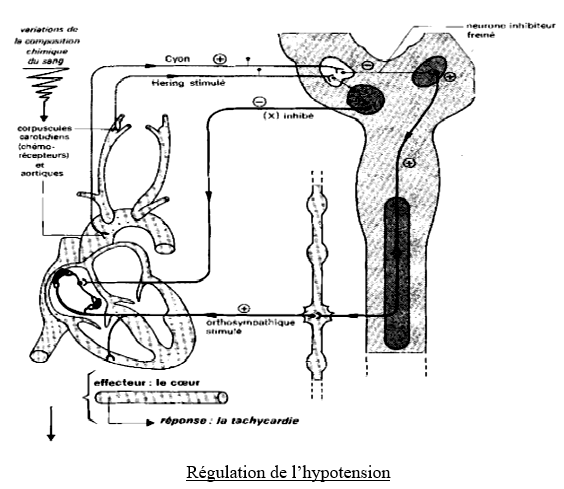
$\blacktriangleright\ $Mode d'action des nerfs cardiaques modérateurs
Expérience de LOEWI
Deux cœurs $A$ et $B$ sont isoles et le cœur $A$ conservé son nerf $X.$ On relit les deux cœurs de façon que le liquide de perfusion passe dans le cœur $A$ puis dans le cœur $B.$ On excite le pneumogastrique de $A$, il ralentit, s'arrête en diastole et échappe au contrôle du nerf $X$ puis avec un petit décalage le cœur $B$ s'arrête puis échappe. Donc le liquide de perfusion a acquis des propriétés modératrices après son passage dans le cœur $A.$ Les terminaisons nerveuses du nerf $X$ ont libérées une substance cardio-modérateur. LOEWI l'appelle substance parasympathicomimétique ou vagale : il s'agit de l'acétylcholine.
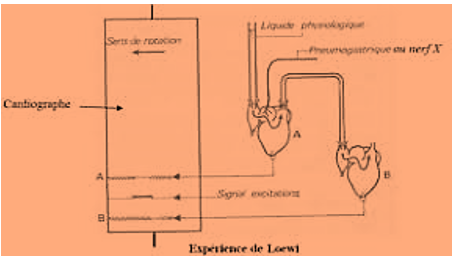
La même expérience fait les nerfs orthosympathiques montre qu'il agit eux aussi par une substance sympathicomimétique. Il s'agit de la noradrénaline.
$\blacktriangleright\ $Vérification de l'activité de l'acétylcholine et de la noradrénaline
$-\ $La perfusion d'un cœur avec une solution d'acétylcholine provoque une bradycardie comme si l'on avait excité le nerf $X.$
$-\ $La perfusion d'un cœur avec une solution de noradrénaline déclenche une tachycardie comme si l'on avait excité les nerfs orthosympathiques. Ces deux résultats confirment que les nerfs parasympathique et orthosympathique agissent sur le cœur par l'intermédiaire de ces deux médiateurs chimiques.
Remarque
Les ions $Ca^{2+}$ ont un effet systolisant sur le cœur. Par contre les ions $Na^{+}$ et $K^{+}$ diastolisant.
I. Régulation hormone de la $PA$
Une hormone est une substance chimique secrétée par une glande endocrine, véhiculer par le sang et qui agit à faible dose sur un organe cible.
Le système RENINE-ANGIOTENSINE
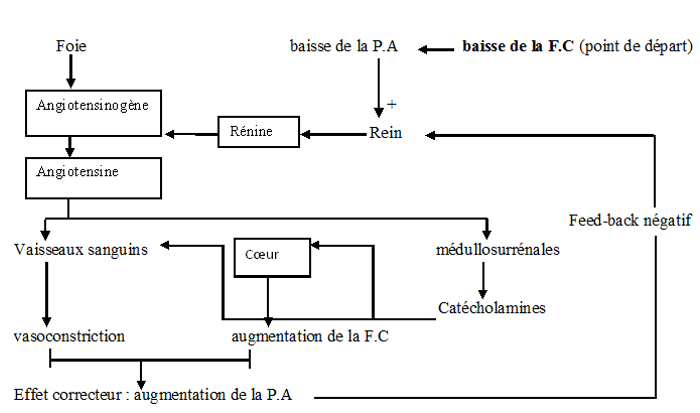
La rénine est une enzyme produite par les reins. La sécrétion de cette enzyme est stimulée par une baisse de la pression sanguine des reins. La rénine catalyse la transformation de l'angiotensinogène du foie en angiotensine qui est une hormone. L'angiotensine provoque d'une part une vasoconstriction et d'autre part elle déclenche une sécrétion d'aldostérone par la corticosurrénale. Cela entraine une réabsorption d'eau et d'ions $Na^{+}$ au niveau des reins ce qui va augmenter la volémie par conséquent la $PA$ revient à la valeur de référence.
N.B :
La communication entre organe se fait par voie sanguine lors de cette régulation on la qualifie de régulation hormonale.
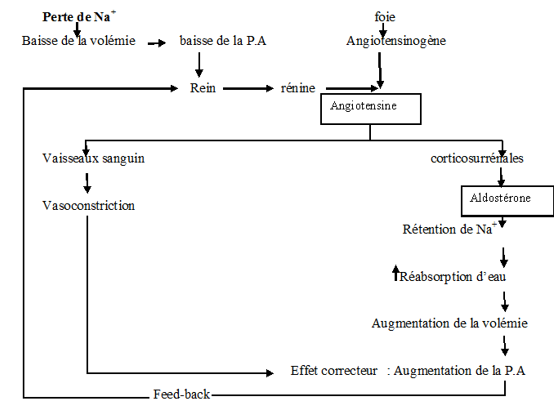
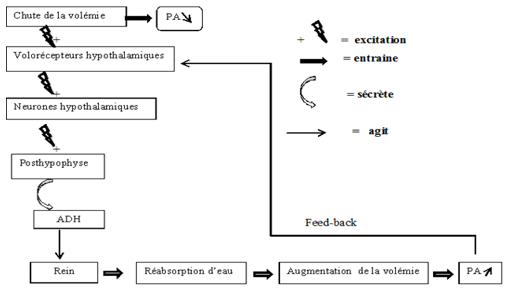
Action de $l'ADH$ (Antidiuretic hormon)
En cas d'hypotension l'hypothalamus secrète une neurohormone appelle $ADH$ ou Vasopressine qui est stockée dans la posthypophyse puis déversée dans le sang. Elle fait chutée la diurèse (élimination des urines) d'où l'augmentation de la volémie, par conséquent la $PA$ augmente et revient à la normale.
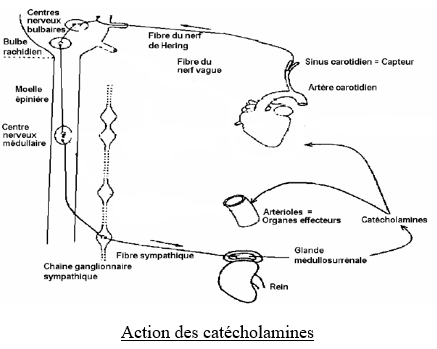
Action de l'adrénaline et de la noradrénaline
Ces deux médiateurs sont appelés catécholamines. Ils sont secrétés par la médullo-surrénale en cas de fortes émotions et de stress. Ils provoquent une tachycardie, une vasoconstriction des artérioles et une hypertension par l'intermédiaire du nerf splanchnique reliant le centre orthosympathique à la glande médullo-surrénale.
J. Régulation locale ou auto-régulation
Elle concerne la régulation de la $PA$ dans un organe. En effet ce mécanisme de régulation est indépendant du système nerveux et du système humoral. Les métabolites cellulaires stimulent les fibres musculaires des parois des artérioles entrainant une vasodilatation locale et une augmentation locale des apports nutritifs de l'organe. Cette autorégulation permet une adaptation du flux sanguin aux besoins d'un organe et non à une régulation grande dans l'organisme.
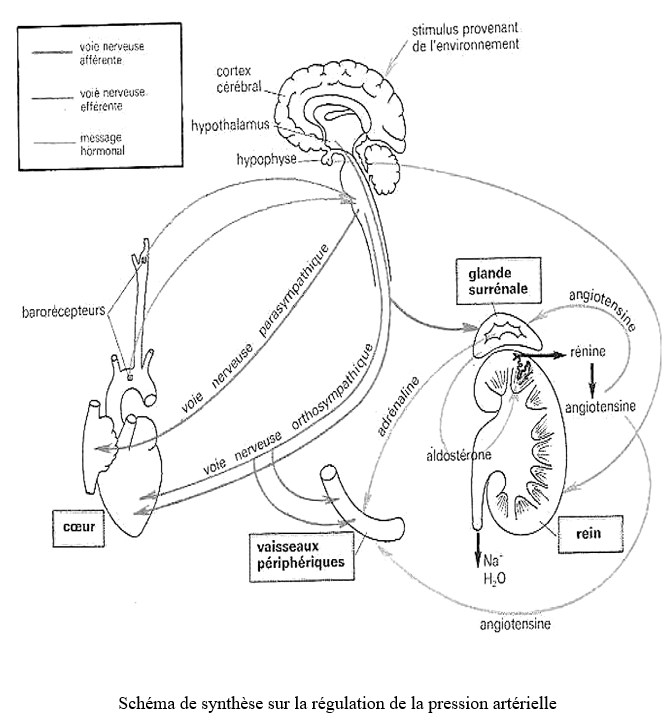
K. Intégration des régulations neuro-hormonales
De nombreux mécanismes physiques sont susceptibles d'intervenir dans le contrôle de la $PA.$ Les uns essentiellement nerveux et les autres essentiellement hormonaux. Ils sont interdépendants et un contrôle sérieux de $PA$ nécessite un fonctionnement harmonieux et intègre de l'ensemble de ses dispositifs. Le $SN$ particulièrement efficace pour réaliser des corrections quasi immédiates : il assure une régulation a cours terme parce que les barorécepteurs finissent par perdre leur sensibilité en s'adaptant à la perturbation. C'est à ce moment que la régulation hormonale se met en place sauf si la perturbation est brusque et importante comme dans le cas de stress. Donc le contrôle humoral assure plutôt une régulation a moins et à long terme. On dit que la régulation de la pression artérielle est hiérarchisée.
De nombreuses informations concernant les variations de la $PA$ parviennent à un centre élevé, l'hypothalamus qui intègre des messages divers provenant de récepteurs disséminés dans l'ensemble de l'organisme.
Remarque :
L'autorégulation ou régulation locale adapte le débit dans un organe aux besoins de celui-ci. Elle est indépendante du système nerveux et du système hormonal. Les substances produites par le métabolisme cellulaire stimulent les fibres musculaires de la paroi des artérioles et en dilatant les vaisseaux, augmentent l'apport nutritif de l'organe considéré. Cette forme d'autorégulation permet seulement une adaptation locale du flux sanguin aux besoins d'un organe et non une vraie régulation à l'échelle de l'organisme.
L. Quelques maladies cardiovasculaires
$\blacktriangleright\ $Hypertension artérielle $(hTA)$
Elle est définie par une $PA$ diastolique supérieur ou égal à $95\,mmHg$ $(pd\geq95\,mmHg)$ et au $PA$ systolique $\geq$ $150\,mmHg.$ L'hypertension artérielle chronique est une maladie fréquente : $1/3$ des personnes de plus 50 ans présente une $HTA$ plus ou moins sévère. Cette pression sanguine excessive fatigue le muscle cardiaque et endommage les parois artérielles, elle est ainsi la cause principale des maladies cardiovasculaires. L'origine de $l'HTA$ n'est établie avec précision. Mais on sait toutefois que d'une part il existe une prédisposition héréditaire et que d'autre part $l'HTA$ est associée à certaines factrices de risque : obésité, excès de sel, alcool, tabac etc.
Elle présente les complications suivantes : infarctus cardiaque (arrêt cardiaque), hémorragie cérébrale $(AVC)$, lésion artérielle etc.
Traitement
Quand on ne connait pas la cause de l'hypertension, on utilise des médicaments qui font baisser directement la tension sans agir sur son origine. Il est préconisé pour le traitement un régime pauvre sel et une stricte hygiène de vie (suppression des veilles, des efforts importants,...).
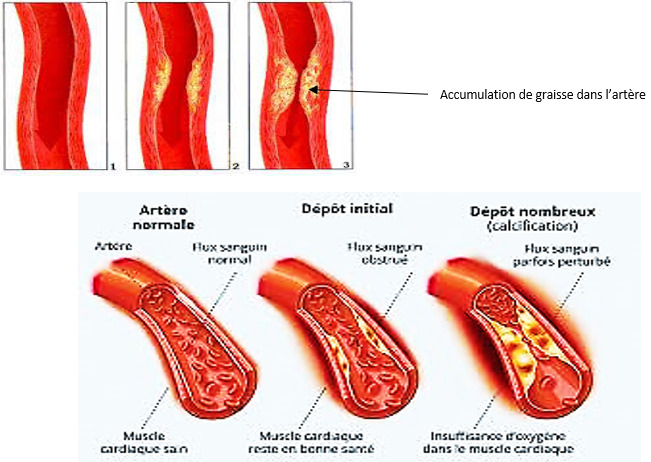
$\blacktriangleright\ $L'artériosclérose
C'est le dépôt de graisse dans la lumière d'une artère. Par conséquent les organes qui sont situés en aval ne sont plus approvisionner correctement en nutriment et en $O_{2}.$ Lorsqu'une artère est bouchée par un caillot sanguin on parle de thrombose.
Auteur:
Daouda Tine

Commentaires
Anonyme (non vérifié)
mar, 02/28/2023 - 19:54
Permalien
C'est bon
Anonyme (non vérifié)
mar, 07/15/2025 - 14:55
Permalien
Intéressant
Ajouter un commentaire